Você já deve ter recebido, queixas de seus pacientes, quanto a excessiva oleosidade da pele e os mesmos pode apresentar a perda de cabelo de padrão característico por hiperandrogenismo, também conhecida como, alopecia androgenética.
É uma condição clínica que aparece devido a diversos fatores, e um deles é o descontrole de hormônios andrógenos, por isso, abordaremos a seguir, a relação do hiperandrogenismo com a acne e com a alopecia androgenética e também as opções terapêuticas seu tratamento.
O que é hiperandrogenismo?
Em síntese, é o excesso de hormônios andrógenos (testosterona), também conhecido como hiperandrogenismo. Em mulheres, este hormônio encontra-se normalmente em níveis menores, em contrapartida, no público masculino estes são, os responsáveis pelos caracteres da própria fisiologia masculina.
Consequências do hiperandrogenismo
Decerto, algumas alterações no organismo podem causar aumento dos níveis de andrógenos em mulheres, levando ao hiperandrogenismo. Além disso, indivíduos que utilizam andrógenos para estímulo de hipertrofia acentuada, por conseguinte, poderá apresentar altas concentrações deste hormônio, aumentando a probabilidade de aparecimento da acne e da alopecia androgenética.
Relação do hiperandrogenismo com a acne
Decerto, os andrógenos, testosterona e dihidrotestosterona (DHT), ligam-se aos receptores de andrógenos (AR) estimulando a transcrição gênica, principalmente, no interior dos sebócitos, tendo por conseguinte, elevada expressão de oleosidade e de citocinas inflamatórias sobre a pele, o que, dá origem, consequentemente, a lesão acneica, como ilustra a figura 1.
Relação do hiperandrogenismo com a alopecia androgenética
Os andrógenos, testosterona e DHT, ligam-se aos ARs, tendo por resultado a formação de complexo receptor-ligante, com isso, interage com elementos de resposta em regiões controladas por genes.
Com efeito, o aumento das concentrações de andrógenos, especialmente do DHT, também pode contribuir para a miniaturização do folículo capilar na papila dérmica, resultando em, diminuição de pelos terminais, e com isso, evidencia a perda capilar.
Como tratar o hiperandrogenismo
Em princípio, sua terapêutica implica, primordialmente, na supressão de hormônios andrógenos, com a utilização de antiandrogênicos, normalmente, a finasterida e a dutasterida, com efeito, é uma alternativa terapêutica eficaz para contornar o hiperandrogenismo e, com isso, reduzir a atividade da glândula sebácea (fig. 1), o que, consequentemente, diminui a oleosidade da pele e bem como a miniaturização folicular.
Dhurat et al., 2020; Hebert et al., 2020
Figura 1- Desenvolvimento da acne e sua relação a transcrição gênica
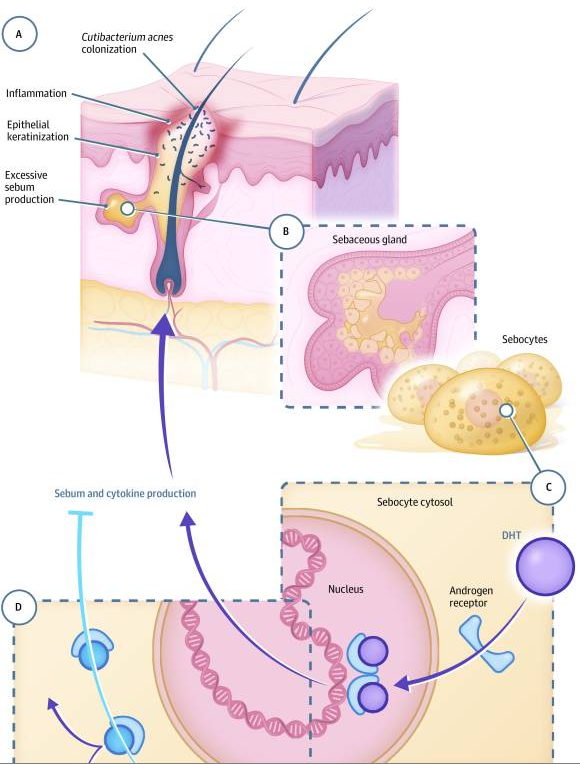
Fonte: Hebert et al., 2020
Lai et al., 2012; Lizneva et al., 2016; Dhurat et al., 2020; Hebert et al., 2020
Classes terapêuticas para tratar o hiperandrogenismo
A terapêutica do hiperandrogenismo, utiliza normalmente agentes tópicos e/ou orais, na busca de otimizar os resultados. Veja abaixo, alguns dos mecanismos que pode trazer benefícios terapêuticos no tratamento do hiperandrogenismo, ilustrado na fig. 2.
Figura 2- Mecanismos terapêuticos no tratamento da acne
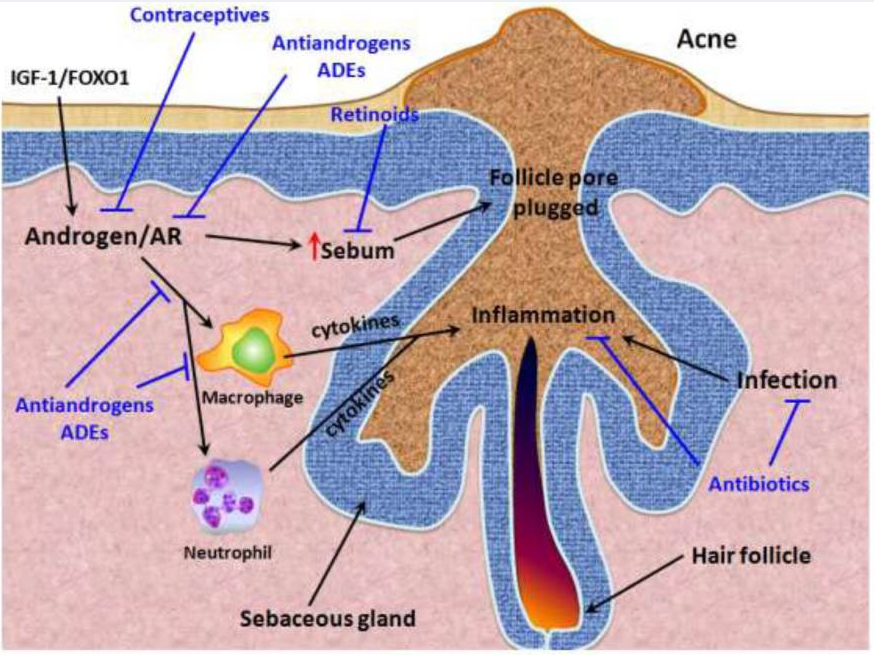
Fonte: Lai et al., 2012
Controle da produção e ação de hormônios andrógenos
A princípio, induzir a supressão de hormônios andrógenos, ao impedir a atividade da enzima 5α-redutase, como ilustra a fig. 2;
Inibir receptores de andrógenos
Em suma, inibir o receptor de andrógenos (RA) ao bloquear seu receptor, através da utilização de contraceptivos e antiandrógenicos;
Supressão da atividade da glândula sebácea
Com efeito, reduzir a atividade da 5α-redutase, e consequentemente, diminuir a atividade da glândula sebácea, tendo menor oleosidade da pele;
Reduzir inflamação
Com a finalidade de reduzir a inflamação, através de atuação sobre a via de transcrição pode-se diminuir a síntese de citocinas pró-inflamatórios;
Controle microbiano
Com o intuito de diminuir a proliferação de microrganismo, especialmente, do Cuticubacterium acnes que se alimenta da secreção produzida pela glândula sebácea, e por consequência, em contato com o folículo pilossebáceo, provoca inflamação e algumas vezes até a obstrução do poro.
Lizneva et al., 2016
Resposta terapêutica
De acordo, com pesquisas para otimizar os resultados, o tratamento sistêmico deve ser associado ao uso da terapêutica tópica. A resposta terapêutica, geralmente é rápida em alguns sintomas, como, por exemplo, a acne.
Em contrapartida, em casos de hirsutismo, os resultados perceptíveis são mais lentos (6 a 8 meses). A perda de cabelo padrão feminino (FHLP), especialmente, pode delongar ainda mais, alcançando de 12 a 18 meses, após o início do tratamento.
Alopecia androgênica
Dentre as alternativas tópicas para cuidar da alopecia, está o minoxidil oral e tópico, e também inibidores da enzima 5α-redutase, como também antagonistas de receptores andrógenos.
Lizneva et al., 2016
Em conclusão
O tratamento do hiperandrogenismo é, especialmente, mediado pela redução da produção e da ação de andrógenos, o que, torná-se vantajoso na melhora da acne, da alopecia androgênica e do hirsutismo. Os resultados terapêuticos estimulam o controle e diminuição de lesões acneicas, da atividade da glândula sebácea e da atividade da enzima 5α-redutase.
Referências
Dhurat, R., Sharma, A., Rudnicka, L., Kroumpouzos, G., Kassir, M., Galadari, H., … Goldust, M. (2020). 5-alpha Reductase Inhibitors in Androgenetic Alopecia: Shifting Paradigms, Current Concepts, Comparative Efficacy and Safety. Dermatologic Therapy.
Hebert, A., Thiboutot, D., Stein Gold, L., Cartwright, M., Gerloni, M., Fragasso, E., & Mazzetti, A. (2020). Eficácia e segurança do creme tópico de clascoterona, 1%, para tratamento em pacientes com acne facial: ensaios clínicos randomizados de duas fases 3. JAMA dermatology, 156(6), 621-30.
Lai, J. J., Chang, P., Lai, K. P., Chen, L., & Chang, C. (2012). The role of androgen and androgen receptor in skin-related disorders. Archives of dermatological research, 304(7), 499-10.
Lizneva, D., Gavrilova-Jordan, L., Walker, W., & Azziz, R. (2016). Androgen excess: Investigations and management. Best Practice & Research Clinical Obstetrics & Gynaecology, 37, 98–18.