A terapêutica da acne inflamatória pode requerer diferentes opções terapêutica, visto que, sua patogênese é diversificada, envolvendo também variados mecanismos. Embora seja geralmente aceito que a Propionibacterium acne (P. acnes) está envolvido no desenvolvimento da acne, outras bactérias, incluindo o, Staphylococcus epidermidis (S. epidermidis) também têm sido encontrado e correlacionado com lesões acneicas.
A acne é uma condição incomoda na aparência, podendo afetar tanto o público feminino quanto o masculino e a utilização de alternativas terapêuticas, não apenas de uso tópico, mas também de uso oral, pode promover resultados satisfatórios, em casos agudos, mas também no tratamento de manutenção para controle da oleosidade da pele.
Fatores que favorecem desenvolvimento da acne inflamatória
Desordens emocionais e alimentação inadequada
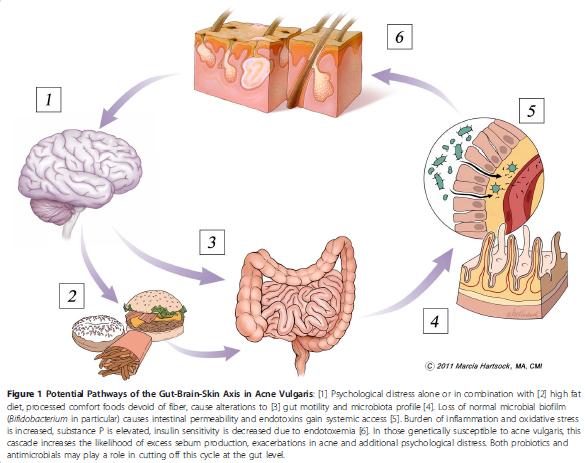
O estresse emocional associado ou não ao consumo de uma alimentação rica em, alto teor de gordura e carboidrato são fatores que predispõe o aparecimento de acne mediados pela alimentação. Recentes pesquisas apontam que a alteração na motilidade e na microbiota intestinal também tem papel importante na patogênese da acne, devido ao aumento da permeabilidade intestinal, que permite elevação de endotoxina na circulação sistêmica, cmo mostrado na fig. 1.
Essa alteração na microbiota do trato gastrointestinal está relacionada ao aumento de mediadores pró-inflamatórios e também do estresse oxidativo no organismo, e desse modo, eleva os níveis de substância P e reduz a sensibilidade a insulina. Nessas condições é aumentada a probabilidade para o aparecimento de acne vulgaris, devido a indução constante do aumento da atividade da glândula sebácea, e consequentemente, da produção de sebo. Uma pele oleosa associada ao estresse é forte indutor para aparecimento da acne vulgaris.
(Pendayala et al., 2012; Clark, Haas & Sivamani, 2017)
Figura 1- Relação de desordens emocionais, alimentação inadequada e microbiota intestinal no aparecimento da acne
Fonte: Pendayala et al., 2012
De acordo com Pendayala e colaboradores (2012) um estudo clínico envolvendo voluntários sadios submetidos a uma dieta rica em gordura durante 30 dias, foi apontou que o consumo de uma dieta rica em gordura é prejudicial por afetar a microbiota intestinal. As concentrações de endotoxinas no plasma dos indivíduos que receberam a dieta hipercalórica foi maior, quando comparado ao grupo que recebeu dieta isocalórica, mostrando que isso, seria um fator causal de perturbações na microbiota intestinal.
Estado emocional interfere no aparecimento de acne
Stoke e Pillsburry em 1930 criaram a “consideração teórica e prática do mecanismo gastrointestinal” pelos caminhos em que a pele é influenciada pelo estado emocional e nervoso. Estes autores conectaram o estado emocional (depressão, ansiedade e preocupação) às alterações que ocorrem na microbiota intestinal.
Eles apontaram como hipótese, que desordens emocionais podem levar a mudanças na microbiota intestinal saudável, e desse modo, contribuir para a inflamação sistêmica.
Desordens gastrointestinais e a acne inflamatória
Pesquisas apontaram até 40% das pessoas com acne apresentam hipocloridria, a hipótese levantada foi que, quantidade reduzida de ácido clorídrico (HCL) no estômago poderia definir o cenário de migração de bactérias do cólon em direção às porções distais do intestino delgado, bem como alteração na microbiota intestinal ilustrado na fig. 2. O uso de fitoterápicos rico em polifenois, probióticos e ácidos graxos de cadeia curta podem ser opções suplementares para melhora de acne.
Figura 2- Inluencia da microbiota intestinal na patogênese da acne

Fonte: Clark, Haas & Sivamani, 2017
A hipocloridria é um fator de risco para a ocorrência de supercrescimento bacteriano no intestino (SCBI). O SCBI é dez vezes mais prevalente em indivíduos com acne e rosácea, que em indivíduos saudáveis. O equilíbrio do SCBI contribui para uma considerável dos sintomas em pacientes com rosácea.
(Parodi et al., 2008; Bowe & Logan, 2011)
Estudo
Importância do equilíbrio da microbiota no controle da acne
Conforme um estudo conduzido por Marchetti e colaboradores (1987) com 40 pacientes avaliou a eficácia e o equilíbrio da microbiota intestinal com a administração de probióticos na terapêutica da acne vulgar. Para tal, os pacientes foram divididos em 2 grupos: grupo A recebeu tratamento padrão da acne, com antibióticos e o grupo B recebeu o mesmo tratamento padrão do grupo A, associado a uma suplementação oral com Lactobacillus acidophilus e Bifidobacterium bifidum.
Como resultado
Os resultados apontaram que, o grupo B teve melhores resultados clínicos. Além disso, os pesquisadores relataram melhor adesão da terapêutica com antibióticos, no grupo que consumiu a associação de antibioticoterapia associada a probióticos teve reduzidos efeitos adversos comparado ao grupo placebo.
Melhora da imunidade cutânea com probióticos
Quando a pele encontra-se saudável, a própria microbiota cutânea pode produzir diferentes produtos químicos antimicrobianos fig. 3, que desempenham um papel importante na eliminação de agentes patogênicos cutâneos e também no combate a inflamação localizada.
Figura 3- Desenvolvimento da inflamação e camadas afetadas pela atividade da glândula sebácea
 Fonte: Jung et al., 2013
Fonte: Jung et al., 2013
De acordo com Muizzuddin e colaboradores (2012) O Lactobacillus plantarum, é probióticos, produz peptídeos antimicrobianos, os quais, quando aplicados na pele podem agir como anti-inflamatórios, bem como aumentar as propriedades antimicrobianas da pele. Estudos clínicos mostraram que a administração de Lactobacillus a 5% sobre a pele, mostrou benefícios na melhora da barreira cutânea, exibiu redução significativa no tamanho das lesões acneicas, no eritema e no edema cutâneo e foi benéfico também na diversidade da microbiota cutânea.
Estudo
Efeitos de Lactobacillus reuteri sobre os patógenos da acne inflamatória
Segundo um estudo levantado por Kang e colaboradores (2012) um estudo recente examinou os efeitos da interação entre o probiótico, Lactobacillus reuteri (L. reuteri), e os microrganismos patógenos da acne (P. acnes e S. epidermidis). Para tal, foram utilizadas cepas de L. reuteri derivadas de humanos e de ratos. Nos resultados foi percebido que, todas as cepas de L. reuteri exibiram um significativo efeito inibitório no crescimento de P. acnes e S. epidermides.
Como resultado
A proliferação de P. acnes e S. epidermidis diminuiu consideravelmente após 24 horas de incubação com L. reuteri, em contrapartida, o crescimento de L. reuteri não foi afetado pela presença dos microrganismos. A atividade antibacteriana mais pronunciada de L. reuteri foi atribuída a produção de ácidos orgânicos.
Conclusão
De modo geral, estes resultados, sugeriram que, o Lactobacillus reuteri pode ser um potencial agente para controle do crescimento de bactérias envolvidas na acne inflamatória, como também na prevenção de quadros acneicos através de inibição da ação de patógenos da acne.
(Kang et al., 2012)
Estudo
Associação de antibiótico + probiótico no tratamento da acne inflamatória
Em um estudo prospectivo, randomizado, comparou a segurança eficácia e tolerabilidade da pele com a acne em resposta ao tratamento com minociclina e probióticos em acne classificada de suave a moderada. Quarenta e cinco mulheres com idade de 18 e 35 anos diagnosticadas com acne vulgaris, foram divididas em 3 grupos e avaliadas por 12 semanas:
- Grupo A: recebeu suplementação com probióticos;
- Grupo B foi tratado apenas com minociclina;
- O Grupo C recebeu minociclina associada a probiótico.
Como resultado
- Após 4 semanas do início do tratamento todos os pacientes apresentaram melhora no total das lesões;
- Nas semanas 8 e 12 do tratamento o Grupo C apresentou uma significativa redução no número total das lesões;
- Dois pacientes do Grupo B (13%) não completaram o estudo, pois apresentaram candidíase vaginal.
Em conclusão
O consumo de probióticos foi considerado uma opção terapêutica ou um coadjuvante no tratamento da acne vulgaris, por promover um efeito anti-inflamatório sinérgico associado ao antibiótico sistêmico e ainda tem o potencial de reduzir efeitos adversos causados pela antibioticoterapia.
(Jung et al., 2013)
Benefícios dos probióticos na acne inflamatória
- Atividade contra a colonização de patógenos;
- Estímulo da atividade antimicrobiana;
- Controle de mediadores inflamatórios (LPS, TNF-α, IL-1β);
- Equilibrar a diversidade da microbiota cutânea;
- Controle do sistema imune cutâneo.
Parodi et al., 2008; Kang et al., 2012; Jung et al., 2013; Clark, Haas & Sivamani, 2017
Referências bibliográficas
Clark, A. K., Haas, K. N., & Sivamani, R. K. (2017). Edible Plants and Their Influence on the Gut Microbiome and Acne. International journal of molecular sciences, 18(5), 1070.
Jung GW, Tse JE, Guiha I, Rao J. Prospective, Randomized, Open-Label Trial Comparing the Safety, Efficacy, and Tolerability of an Acne Treatment Regimen with and without A Probiotic Supplement and Minocycline in Subjects with Mild to Moderate Acne. J Cutan Med Surg. 2013 Mar-Apr;17(2):114-22.
Kang MS, Oh JS, Lee SW, Lim HS, Choi NK, Kim SM. Effect of Lactobacillus reuteri on the proliferation of Propionibacterium acnes and Staphylococcus epidermidis. J Microbiol. 2012 Feb;50(1):137-42.
Marchetti F, Capizzi R, Tulli A. Efficacy of regulators of the intestinal bacterial flora in the therapy of acne vulgaris. Clin ter 1987, 122:339-43, Italian.
Muizzuddin N, Maher W, Sulliwan M, Schnittger S, Mammone T. Physiological of a probiotic on skin. J Cosmet Sci. 2012 Nov-Dec;63(6):385-95.
Parodi A, Paolino S, Greco A, Drago F, Mansi C, Rebora A, et al. Small intestinal bacterial overgrowth in rosacea: clinical effectiveness of its eradication. Clin Gastroenterol Hepatol 2008, 6:759-64.
Pendyala S, Walker JM, Holt PR. A high-fat diet is associated with endotoxemia that originates from the gut. Gastroenterology. 2012. 142: 1100-1101. E2.
Silver RH. Lactobacillus for the control of acne. J Med Soc New Jersey. 1961, 59:52-53.
Stokes JH, Pillsbury DH. The effect on the skin of emotional and nervous states: theoretical and practical consideration of a gastrointestinal mechanism. Arch Dermatol Syphilol 1930, 22:962-93.
Wu GD, Chen J, Hoffmann C, Bittinger K, et al. Linking long-term dietary patterns with gut microbial enterotypes. Science 2011. 334: 105-108.